Testo elaborato dal dott. Gianfilippo Neri – Cardiologo
La parola pacemaker viene dall’inglese, significa generatore di impulsi(pace=impulso, maker=generatore). Infatti il pacemaker è un piccolo dispositivo elettronico che serve a generare impulsi elettrici per stimolare il cuore e quindi a farlo “battere” alla frequenza necessaria a fargli pompare la quantità di sangue richiesta quando non è in grado di farlo da solo.
A chi viene messo il pacemaker?
In presenza di una bradiaritmia cioè quando il cuore batte ad una frequenza troppo bassa)tale da produrre dei disturbi oppure una condizione di rischio per il paziente, l’impianto di un pacemaker è in grado di normalizzare il ritmo cardiaco trattando il problema in via risolutiva.
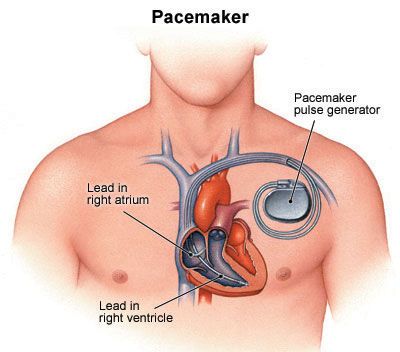
Il sistema di stimolazione è composto dall’insieme di generatore di impulsi e fili elettrici e risulta quindi composto da

uno o più fili (tecnicamente chiamati elettrocateteri o solamente cateteri) che vengono introdotti da una vena della parte alta del torace e fatti arrivar, sotto la guida dei raggi X, fino all’interno del cuore.
Attraverso l’elettrocatetere il generatore entra in contatto col cuore: trasporta al cuore l’impulso elettrico artificiale e rileva l’attività spontanea del cuore entrando in funzione (solamente) quando è necessario.
Una scatolina delle dimensioni di un piccolo accendino (pacemaker oppure generatore) che viene collocata nella parte alta del torace, in una piccola tasca ricavata sotto la pelle. All’interno di questa scatolina ci sono delle speciali batterie e dei circuiti sofisticati che servono a stimolare e a monitorizzare tutto quello che succede nel cuore.
I pacemaker sono tutti eguali?
Esistono molti tipi di pacemaker che vengono scelti per singolo paziente a seconda sia del tipo di bradiaritmia da trattare che delle caratteristiche del paziente stesso. Il numero ed il tipo di elettrocateteri da utilizzare dipendono ugualmente da queste condizioni. La più opportuna modalità di stimolazione del cuore, e di conseguenza il materiale da impiantare, vengono scelti dal medico prima dell’intervento; tale scelta ha l’obbiettivo di ripristinare una condizione del ritmo cardiaco quanto più simile possibile a quella normale.
Al giorno d’oggi, inoltre, in casi selezionati il pacemaker può essere utilizzato per migliorare la forza di contrazione del cuore (stimolazione biventricolare o terapia di resincronizzazione cardiaca) e ridurre i sintomi dello Scompenso Cardiaco.
La procedura chirurgica di posizionamento del pacemaker è detta impianto di pacemaker.
Dopo l’impianto, i portatori di pacemaker possono riprendere la loro attività come prima e anche meglio di prima, se questa attività era stata limitata o compromessa a causa della malattia elettrica del cuore. In particolare non vi sono limitazioni al movimento fisico, alle posizioni del corpo e anche negli sport in genere, fatta eccezione per i primi giorni. Vivere con un pacemaker non è una menomazione, lo dimostra l’esperienza di milioni di pazienti in tutto il mondo tra cui l’ex presidente della Repubblica Ciampi, il papa Benedetto XVI°, il presidente Silvio Berlusconi e tanti altri.
Come viene fatto l’impianto?
L’impianto del pacemaker è un intervento relativamente semplice e di breve durata.
Si svolge in anestesia locale, in una sala dotata di apparecchi radiologici e di adeguati sistemi di intervento e di controllo del cuore.
Viene incisa la pelle sotto la clavicola e si fanno passare dei fili (elettrocateteri) attraverso le vene fino all’interno del cuore nella regione che interessa controllandolo con i raggi X.
Dopo si fanno una serie di misure elettriche per verificare la corretta posizione ed il corretto funzionamento degli elettrocateteri. A questo punto viene collegato il pacemaker ai cateteri e viene alloggiato in una piccola tasca creata sotto la pelle. La posizione dello stimolatore è determinata dal
Medico in funzione della corporatura e dello stile di vita del paziente. Dopo l’intervento è opportuno tenere immobile la spalla dal lato del pacemaker per almeno 24 ore per permettere agli elettrocateteri di fissarsi bene alla parete interna del cuore e mantenere nel tempo la stessa posizione che è fondamentale per il loro corretto funzionamento.
Prima della dimissione dall’Ospedale al paziente verrà consegnata una Tessera di Portatore di pacemaker in cui sono contenuti i dati del Medico operatore, il tipo di pacemaker e di cateteri che
sono stati impiantati ed altri dati. La tessera deve essere sempre portata con sé (il portafogli o il portadocumenti sono il posto ideale) e va esibita tutte le volte che lo si ritenga opportuno.
Questo consente a qualunque Medico di conoscere il dispositivo impiantato e di poterne interpretare il funzionamento.
Il Medico del Centro di Stimolazione dove è stato eseguito l’impianto stabilirà il calendario e le modalità dei controlli successivi. I controlli sono eseguiti per verificare il corretto funzionamento del dispositivo nel tempo ed il consumo progressivo della batteria.
Quanto durano le batterie?
Le batterie durano di solito dai quattro ai sei anni, talora anche di più. Quando il livello di carica della batteria raggiungerà un determinato livello, il Medico stabilirà quando eseguire la sostituzione del pacemaker con un nuovo dispositivo. Tale intervento è più semplice dell’impianto in quanto si utilizzano i cateteri precedentemente impiantati; è pertanto necessario semplicemente aprire la tasca di alloggiamento del pacemaker, sconnettere il generatore e sostituirlo con uno nuovo.
In alcuni Centri tale intervento viene eseguito in regime di Day-Hospital, senza che il paziente sia ricoverato in Ospedale.
E’ vero che il pacemacker è utile anche a chi ha lo scompenso?
E’ un nuovo campo di utilizzazione dei pacemakers. In molti pazienti la possibilità di stimolare contemporaneamente i due ventricoli, destro e sinistro, può migliorare la loro capacità di pompare il sangue e quindi ridurre i sintomi dello scompenso cardiaco.
Per ottenere questo deve essere impiantato un elettrocatetere in più, posizionato in modo da stimolare il ventricolo sinistro.
La nuova terapia, detta Stimolazione biventricolare o terapia di Resincronizzazione cardiaca, è indicata in pazienti selezionati affetti da scompenso, indipendentemente dalla presenza di un disturbo del ritmo che rallenta la frequenza del cuore. Anche se non è ancora stabilito se questa
terapia abbia la capacità di aumentare la sopravvivenza dei pazienti a lungo termine, i risultati sono incoraggianti perché riduce i sintomi e permette spesso di eseguire una terapia farmacologica migliore.
Quali sono i consigli per chi ha un pacemaker?
Prendere sempre regolarmente tutte le medicine prescritte dal Medico.
Presentarsi sempre regolarmente agli appuntamenti di controllo del pacemaker.
Portare sempre con se il cartellino di Portatore del Pacemaker, il posto ideale è nel portafogli o insieme ai documenti di identità.
Avvertire sempre il Medico se la ferita diventa rossa, calda, gonfia, dolente o secerne liquido o se
si lamentano sintomi quali febbre, capogiri, dolore al torace o debolezza.
Informare tutti i Medici ed il Dentista che si è portatori di un pacemaker.
Seguire le indicazioni del Medico relativamente all’attività fisica.
Direttore dell’Unità compl. di Cardiologia. Montebelluna (TV)